Stoma
Wenn eine künstliche Körperöffnung notwendig wird
Der Begriff „Stoma“ kommt aus dem Griechischen und bedeutet „Mund“ oder „Öffnung“. Im Zusammenhang mit einem operativen Eingriff bedeutet „Stoma“ eine künstliche Körperöffnung oder ein künstlicher Darmausgang. Darunter versteht man eine operativ angelegte, offene Verbindung zwischen einem inneren Hohlorgan und der äußeren Haut. Die Verbindung dient entweder dazu, dem Organismus etwas zuzuführen (Tracheo- oder Gastrostoma) oder Ausscheidungen des Körpers abzuführen (Urostoma, Darmstoma, Enterostoma). Das Darmstoma wird oft auch als „künstlicher Ausgang“, „Seitenausgang“, „Darmausgang“ oder „Anus praeter“ bezeichnet.
Wann legt man ein Stoma an?
Wenn die Aufnahme von Nahrung oder die Ausscheidung von Stuhl und Urin auf natürlichem Weg nicht mehr möglich ist, bietet die Versorgung mit einem Stoma eine wirkungsvolle Unterstützung. Abhängig von der individuellen Patientensituation, der Grunderkrankung und vorangegangenen Operationen kann die Stoma-Versorgung nach einer gewissen Zeit wieder beendet werden. In diesem Fall kann der Arzt eine Stoma-Rückverlegung durchführen. Allerdings ist in vielen Fällen die dauerhafte Anlage eines Stomas erforderlich.
Welche Arten von Stoma-Anlagen gibt es?
Man unterscheidet verschiedene Stomaarten:
Gastrostoma (künstlicher Magenzugang)
Ein Gastrostoma wird angelegt, wenn Patienten eine künstliche Ernährung benötigen – beispielsweise bei Erkrankungen der Speiseröhre, Verletzungen im Hals- und Gesichtsbereich oder Nervenschädigungen, die Schluckstörungen mit sich bringen.
Urostoma (künstlicher Blasenausgang)
Das Urostoma ist ein künstlicher Blasenausgang, der Patienten bei der Ausscheidung von Urin unterstützt. Die Anlage eines Urostomas kann erforderlich sein, wenn aufgrund einer Grunderkrankung, zum Beispiel Blasenkrebs, die Harnblase entfernt werden muss oder Funktionsstörungen der ableitenden Harnwege vorliegen.
Enterostoma (künstlicher Darmausgang)
Das Enterostoma bezeichnet einen künstlichen Darmausgang zur Stuhlausscheidung. Die Versorgung mit einem Enterostoma erfolgt, wenn Patienten ihren Darm nicht mehr auf natürlichem Wege entleeren können. Dies gilt vor allem bei einer chirurgischen Entfernung des Enddarmes infolge entzündlicher Darmerkrankungen oder Krebs.
Der Begriff „Enterostoma“ ist ein Überbegriff für künstliche Darmausgänge. Zur exakten Bezeichnung verwendet man beim künstlichen Dünndarmausgang den Begriff „Ileostoma“, beim künstlichen Dickdarmausgang den Begriff „Kolostoma“.
Die operativen Eingriffe einer Stoma-Versorgung bezeichnet man – je nach Indikation und betroffenem Organ – als Gastrostomie, Urostomie oder Enterostomie.
Wie werden Stoma-Ausscheidungen aufgefangen?
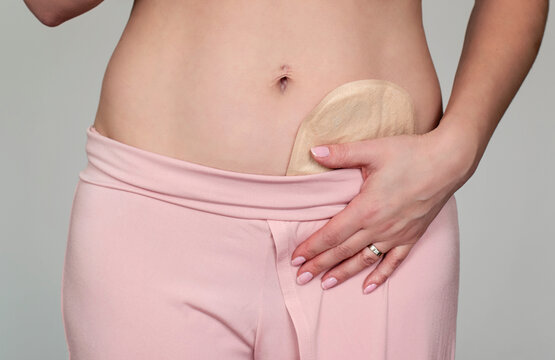
Im Zuge der Stoma-Anlage erfolgt die Darm- oder Blasenentleerung nicht mehr über den entsprechenden Schließmuskel. Um Stuhl und Urin aufzufangen, werden spezielle Stomabeutel verwendet, die auf einer Haftfläche befestigt sind. Diese Haftfläche besitzt ein passgenaues Loch für das Stoma und wird auf der Bauchhaut um das Stoma angeklebt. Kolostoma, Ileostoma oder Urostoma befinden sich am Bauch und sind dadurch für niemanden sichtbar.
Ein künstlicher Darmausgang ist in der ersten Zeit gewöhnungsbedürftig. Doch meistens sorgt die Stoma-Anlage bei vielen Patienten für Erleichterung. Beispielsweise erfahren Morbus Crohn-Erkrankte durch ihre Erkrankung massive Einschränkungen und haben mit der Stoma-Anlage eine deutlich höhere Lebensqualität.
Was muss ein Stomaträger beachten?
Eine sorgfältige Stomapflege ist sehr wichtig – sie trägt dazu bei, Infektionen und Hygieneproblemen vorzubeugen. Dazu gehört auch die tägliche Entleerung des Stomabeutels. Speziell geschulte Stomatherapeuten zeigen Ihnen nach dem Eingriff, wie man den Stomabeutel wechselt und was Sie dabei beachten müssen. Sollten Sie die Stomapflege alleine nicht durchführen können, werden Sie vom Pflegepersonal oder Pflegedienst unterstützt.
Wenn es Ihre Grundverfassung erlaubt, können Sie auch als Stomaträger in der Regel weiterhin Ihren sportlichen Aktivitäten nachgehen. Es empfiehlt sich allerdings das Tragen einer individuell angepassten Stomabandage, die bei Belastungen des Bauchraumes den notwendigen Gegendruck erzeugt. Für Wassersportler gibt es zudem spezielle Wasserschutzgürtel.
Was ist eine parastomale Hernie?
Narbenbruch neben einem künstlichen Darmausgang
Die parastomale Hernie betrifft besonders häufig das sogenannte Enterostoma, also den künstlichen Darmausgang. Die parastomale Hernie ist ein Bruch (Hernie), der sich neben einem künstlichen Darmausgang (Stoma) entwickelt. Dieser Bereich ist eine potenzielle Schwachstelle für Brüche, da das Stoma durch die Bauchdecke und den Darm großen Belastungen ausgesetzt ist – zum Beispiel durch den Druck der inneren Bauchpresse beim Stuhlgang.
Bei der parastomalen Hernie kommt es zu einem Vorfall unterhalb der Haut der Stomaschlinge des Darms. Dabei schiebt sich der Bruchsack neben dem künstlichen Ausgang nach außen. Je nach Größe der Bruchpforte enthält die daraus resultierende parastomale Hernie sowohl Anteile des großen Bauchnetzes als auch des Darms. Wenn in der Bruchpforte Darmteile eingeklemmt sind, entstehen Durchblutungsstörungen, die meist von Schmerzen begleitet werden. Sollte es zu einem vollständigen Darmverschluss des Darms kommen, kann dies lebensbedrohlich sein. Hier ist eine sofortige Operation erforderlich, um die Schmerzen zu beheben und die normale Durchblutung des Darms wiederherzustellen.
Die Narbenhernie ist eine häufige Komplikation in der Bauchchirurgie. Die parastomale Hernie tritt bei bis zu 80 Prozent aller Stomaträger auf und muss bei etwa einem Drittel operativ behandelt werden.
Wann legt man ein Stoma an?
Wenn die Aufnahme von Nahrung oder die Ausscheidung von Stuhl und Urin auf natürlichem Weg nicht mehr möglich ist, bietet die Versorgung mit einem Stoma eine wirkungsvolle Unterstützung. Abhängig von der individuellen Patientensituation, der Grunderkrankung und vorangegangenen Operationen kann die Stoma-Versorgung nach einer gewissen Zeit wieder beendet werden. In diesem Fall kann der Arzt eine Stoma-Rückverlegung durchführen. Allerdings ist in vielen Fällen die dauerhafte Anlage eines Stomas erforderlich.
Welche Arten von Stoma-Anlagen gibt es?
Man unterscheidet verschiedene Stomaarten:
Gastrostoma (künstlicher Magenzugang)
Ein Gastrostoma wird angelegt, wenn Patienten eine künstliche Ernährung benötigen – beispielsweise bei Erkrankungen der Speiseröhre, Verletzungen im Hals- und Gesichtsbereich oder Nervenschädigungen, die Schluckstörungen mit sich bringen.
Urostoma (künstlicher Blasenausgang)
Das Urostoma ist ein künstlicher Blasenausgang, der Patienten bei der Ausscheidung von Urin unterstützt. Die Anlage eines Urostomas kann erforderlich sein, wenn aufgrund einer Grunderkrankung, zum Beispiel Blasenkrebs, die Harnblase entfernt werden muss oder Funktionsstörungen der ableitenden Harnwege vorliegen.
Enterostoma (künstlicher Darmausgang)
Das Enterostoma bezeichnet einen künstlichen Darmausgang zur Stuhlausscheidung. Die Versorgung mit einem Enterostoma erfolgt, wenn Patienten ihren Darm nicht mehr auf natürlichem Wege entleeren können. Dies gilt vor allem bei einer chirurgischen Entfernung des Enddarmes infolge entzündlicher Darmerkrankungen oder Krebs.
Der Begriff „Enterostoma“ ist ein Überbegriff für künstliche Darmausgänge. Zur exakten Bezeichnung verwendet man beim künstlichen Dünndarmausgang den Begriff „Ileostoma“, beim künstlichen Dickdarmausgang den Begriff „Kolostoma“.
Die operativen Eingriffe einer Stoma-Versorgung bezeichnet man – je nach Indikation und betroffenem Organ – als Gastrostomie, Urostomie oder Enterostomie.
Wie werden Stoma-Ausscheidungen aufgefangen?
Im Zuge der Stoma-Anlage erfolgt die Darm- oder Blasenentleerung nicht mehr über den entsprechenden Schließmuskel. Um Stuhl und Urin aufzufangen, werden spezielle Stomabeutel verwendet, die auf einer Haftfläche befestigt sind. Diese Haftfläche besitzt ein passgenaues Loch für das Stoma und wird auf der Bauchhaut um das Stoma angeklebt. Kolostoma, Ileostoma oder Urostoma befinden sich am Bauch und sind dadurch für niemanden sichtbar.
Ein künstlicher Darmausgang ist in der ersten Zeit gewöhnungsbedürftig. Doch meistens sorgt die Stoma-Anlage bei vielen Patienten für Erleichterung. Beispielsweise erfahren Morbus Crohn-Erkrankte durch ihre Erkrankung massive Einschränkungen und haben mit der Stoma-Anlage eine deutlich höhere Lebensqualität.
Was muss ein Stomaträger beachten?
Eine sorgfältige Stomapflege ist sehr wichtig – sie trägt dazu bei, Infektionen und Hygieneproblemen vorzubeugen. Dazu gehört auch die tägliche Entleerung des Stomabeutels. Speziell geschulte Stomatherapeuten zeigen Ihnen nach dem Eingriff, wie man den Stomabeutel wechselt und was Sie dabei beachten müssen. Sollten Sie die Stomapflege alleine nicht durchführen können, werden Sie vom Pflegepersonal oder Pflegedienst unterstützt.
Wenn es Ihre Grundverfassung erlaubt, können Sie auch als Stomaträger in der Regel weiterhin Ihren sportlichen Aktivitäten nachgehen. Es empfiehlt sich allerdings das Tragen einer individuell angepassten Stomabandage, die bei Belastungen des Bauchraumes den notwendigen Gegendruck erzeugt. Für Wassersportler gibt es zudem spezielle Wasserschutzgürtel.
Was ist eine parastomale Hernie?
Narbenbruch neben einem künstlichen Darmausgang
Die parastomale Hernie betrifft besonders häufig das sogenannte Enterostoma, also den künstlichen Darmausgang. Die parastomale Hernie ist ein Bruch (Hernie), der sich neben einem künstlichen Darmausgang (Stoma) entwickelt. Dieser Bereich ist eine potenzielle Schwachstelle für Brüche, da das Stoma durch die Bauchdecke und den Darm großen Belastungen ausgesetzt ist – zum Beispiel durch den Druck der inneren Bauchpresse beim Stuhlgang.
Bei der parastomalen Hernie kommt es zu einem Vorfall unterhalb der Haut der Stomaschlinge des Darms. Dabei schiebt sich der Bruchsack neben dem künstlichen Ausgang nach außen. Je nach Größe der Bruchpforte enthält die daraus resultierende parastomale Hernie sowohl Anteile des großen Bauchnetzes als auch des Darms. Wenn in der Bruchpforte Darmteile eingeklemmt sind, entstehen Durchblutungsstörungen, die meist von Schmerzen begleitet werden. Sollte es zu einem vollständigen Darmverschluss des Darms kommen, kann dies lebensbedrohlich sein. Hier ist eine sofortige Operation erforderlich, um die Schmerzen zu beheben und die normale Durchblutung des Darms wiederherzustellen.
Die Narbenhernie ist eine häufige Komplikation in der Bauchchirurgie. Die parastomale Hernie tritt bei bis zu 80 Prozent aller Stomaträger auf und muss bei etwa einem Drittel operativ behandelt werden.
Ursachen & Symptome
Wie entsteht eine parastomale Hernie?
Die parastomale Hernie entsteht hauptsächlich nach einem chirurgischen Eingriff am Bauch. Das Gewebe und die Narbe der Stomaöffnung sind dann noch nicht gefestigt. Wenn diese Strukturen im weiteren Verlauf nicht ausreichend zusammenwachsen, kann sich eine Hernie entwickeln.
Darüber hinaus gibt es verschiedene weitere Faktoren, die Komplikationen nach einer Stoma-Anlage begünstigen – und somit auch die Entwicklung einer parastomalen Hernie. Risikofaktoren sind unter anderem
Darüber hinaus gibt es verschiedene weitere Faktoren, die Komplikationen nach einer Stoma-Anlage begünstigen – und somit auch die Entwicklung einer parastomalen Hernie. Risikofaktoren sind unter anderem
- der schlechte Allgemeinzustand eines Patienten,
- Diabetes, Übergewicht, Bindegewebsschwäche,
- Störungen im Kollagenstoffwechsel und langjähriges Rauchen,
- generelle Wundheilungsstörungen, Wundinfektionen und Blutungen sowie
- bestimmte Medikamente, zum Beispiel Cortison.
Gibt es typische Anzeichen einer parastomalen Hernie?
Die Anzeichen einer parastomalen Hernie zeigen sich als Vorwölbung neben dem künstlichen Darmausgang. Sobald sich der Druck innerhalb des Bauchraums erhöht – zum Beispiel bei Husten oder Bauchpresse – tritt die Ausbeulung durch den Bruchsack deutlicher hervor. Wenn sich in der weiteren Folge Darmteile einklemmen, kann es zu Durchblutungsstörungen und Schmerzen kommen.
Trotzdem sind die Symptome bei den Betroffenen oft sehr unterschiedlich. Sie können von völliger Beschwerdefreiheit über Bewegungseinschränkungen bis hin zu teilweise starken Schmerzen reichen. Schmerzen entstehen insbesondere dann, wenn in der Bruchpforte Darmteile eingeklemmt sind und dadurch Durchblutungsstörungen auftreten.
Trotzdem sind die Symptome bei den Betroffenen oft sehr unterschiedlich. Sie können von völliger Beschwerdefreiheit über Bewegungseinschränkungen bis hin zu teilweise starken Schmerzen reichen. Schmerzen entstehen insbesondere dann, wenn in der Bruchpforte Darmteile eingeklemmt sind und dadurch Durchblutungsstörungen auftreten.
Diagnostik
Wie stellt man eine parastomale Hernie fest?
Die parastomale Hernie lässt sich in den meisten Fällen durch Blickdiagnose und eine klinische Untersuchung von außen feststellen. Bei einem gründlichen Abtasten des Stomabereiches kann der Inhalt des Bruchsackes möglicherweise bereits erfühlt werden. Ergänzend sollten zur weiteren, genaueren diagnostischen Sicherung noch bildgebende Verfahren wie Ultraschall, CT oder MRT erfolgen.
Fachlich geprüft von:
Dr. Katja Staade
Chefärztin

