Dr. Markus Giehl, DESAIC
Facharzt für Anästhesiologie, Zusatzbezeichnung Intensivmedizin, Diplomate of the European Society of Anaesthesiology and Intensive Care (DESAIC), Fachkunde Rettungsdienst
Als zentrale Einrichtung der Schön Klinik Vogtareuth unterstützen wir sämtliche operativen Fachzentren der Kliniken in den vier Bereichen unseres Fachgebietes: Der Anästhesie im Operationssaal, der operativen Intensivmedizin, der akuten Schmerztherapie und der Notfallmedizin. Oberstes Ziel unserer Arbeit ist es, für jeden unserer Patienten ein Maximum an Schmerzfreiheit, Sicherheit, Angstfreiheit und Komfort zu erzielen.
In der Schön Klinik Vogtareuth werden im Jahr etwa 8.000 Narkosen durchgeführt. Das Altersspektrum reicht vom Säugling bis zum Hundertjährigen. Im Haupt-OP stehen zehn Operationssäle sowie acht Narkose-Einleitungsräume zur Verfügung. Darüber hinaus werden Narkosen bei Kernspin- und bei Röntgenuntersuchungen (Angiografie, CT, interventionelle Radiologie) durchgeführt.
Man unterscheidet folgende Narkose-Arten:
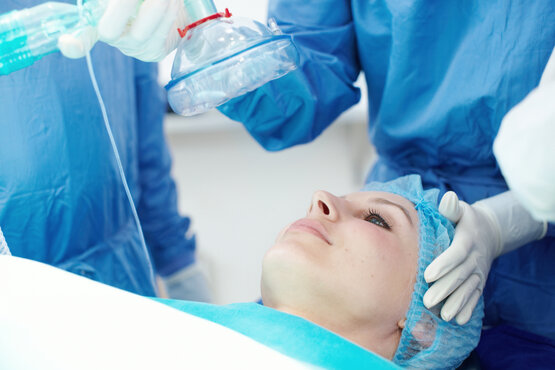
Ablauf der Narkoseprozedur
Nach dem Einschleusen in den OP folgen im sogenannten Einleitungsraum das Anlegen eines Venenzugangs und das Anschließen an den Überwachungsmonitor. Dann wird das im Rahmen des Prämedikationsgespräches vereinbarte Narkoseverfahren durchgeführt.
Nach der Operation kommt die Patientin oder der Patient zur Nachüberwachung in den sogenannten Aufwachraum oder auf die Intensivstation.
Es besteht eine Weiterbildungsbefugnis für 3,5 Jahre. Zur Ergänzung bis zur vollen Weiterbildungszeit von 5 Jahren bestehen langjährige Kooperationen mit umliegenden Kliniken.
Es werden nur Teile des Körpers betäubt. Dies kann entweder auf Ebene des Rückenmarks (Spinal- und Epiduralanästhesie) oder an Nerven der Extremitäten geschehen. Bei Betäubung von Armen und Beinen können Schmerzkatheter zum Einsatz kommen, die eine Fortführung der Schmerzausschaltung nach der Operation, beispielsweise über Nacht, ermöglichen. Diese Schmerzkatheter können auch in Kombination mit einer Allgemeinanästhesie eingesetzt werden, die dann mit weniger Schmerzmittel auskommt. Die Anlage der Schmerzkatheter erfolgt mithilfe von Ultraschall und/oder elektrischer Nervenstimulation. Wir legen ca. 2.500 Schmerzkatheter im Jahr.
In den Bereichen MRT (Neuropädiatrie), Kinderorthopädie, Neuro- und Epilepsie-Chirurgie sowie Wirbelsäulenchirurgie führen wir im Jahr bei etwa 850 kleinen Patientinnen und Patienten im Alter von 3 Monaten bis 14 Jahren eine Vollnarkose durch. Dabei versuchen wir individuell auf die Kinder einzugehen und ihnen die Trennung von den Eltern möglichst zu erleichtern. Dazu setzen wir gerne die mitgebrachten Lieblingskuscheltiere ein oder auch bekannte Zeichentrickfilme auf dem Tablet, die auf der Fahrt in den OP für Ablenkung sorgen. Auch die weitestgehende Berücksichtigung der neuesten verkürzten Nüchternzeiten ist uns ein großes Anliegen. Die Kinder sind oft komplex neurologisch erkrankt und erfordern vielfach differenzierte Therapien. Bei oft erschwerten Venenpunktionen setzen wir erfolgreich die Sonografie ein. Die etwa 80 vor allem peripheren Regionalverfahren legen wir meist in Narkose an und ermöglichen so Komfort, Sicherheit und eine Reduktion des Narkosemittelbedarfs. Die Nachbetreuung erfolgt im AWR (und bei Bedarf auf unserer Intensivstation). Dort ermöglichen wir wieder den Besuch eines Elternteils. Sollten Eltern wegen einer möglichen Erkältung vor ihrer unter Umständen weiten Anreise Zweifel haben, kontaktieren Sie uns doch bitte telefonisch im Vorfeld (08038 90-1357).
In unserer Anästhesie-Ambulanz werden Sie durch ein persönliches Gespräch in ungestörter Atmosphäre über mögliche Narkoseverfahren aufgeklärt und individuell vorbereitet. Hier können alle Ihnen wichtigen Fragen zur Narkose geklärt werden. Wir informieren Sie über die für Sie infrage kommenden Narkoseverfahren (zum Beispiel Vollnarkose, Sedierung, Regionalanästhesie) und besprechen die Risiken der jeweiligen Verfahren. Wir erklären Ihnen auch gerne die verschiedenen Möglichkeiten der postoperativen Schmerztherapie (zum Beispiel Schmerzpumpen oder andere Verfahren). Das Erkennen beziehungsweise Abklären von narkoserelevanten Begleiterkrankungen ist für Ihre Sicherheit rund um die Operation von großer Bedeutung.
Neben den Voruntersuchungen, der Anästhesie- und OP-Ablaufplanung liegt ein Schwerpunkt unserer Arbeit in Ihrer individuellen Beratung. Wir orientieren uns hier an den aktuellen Leitlinien unserer Fachgesellschaft, der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin (DGAI).
Bitte lesen Sie sich den vor dem Gespräch ausgehändigten Informationsbogen aufmerksam durch und füllen Sie den beigelegten Fragebogen so genau wie möglich aus. Beide sind sowohl auf Deutsch als auch in anderen gängigen Sprachen verfügbar. Von Bedeutung sind für uns Vorerkrankungen und bereits durchgeführte Narkosen. Hilfreich sind auch Befunde von früheren Krankenhausaufenthalten sowie Arztberichte, insbesondere kardiologische Befunde! Bringen Sie auch alle Implantatausweise mit (zum Beispiel Herzschrittmacher).
Wichtig ist weiterhin die Bekanntgabe aller Medikamente, die Sie regelmäßig einnehmen. Während Ihres Besuchs in der Anästhesie-Ambulanz besprechen wir dann auch, welche Medikamente vor und nach der Operation eingenommen werden dürfen beziehungsweise sollen und welche nicht.
Ein besonderes Augenmerk legen wir an unserer Klinik auf fremdblutsparende Maßnahmen (sogenanntes Patient Blood Management), da eine Transfusion von Fremdblut mit einer höheren Rate an Infektionen, Herzinfarkten, Schlaganfällen, längerer Krankenhausverweildauer und erhöhter Sterberate im Krankenhaus vergesellschaftet ist.
Dies betrifft mittelgroße bis große Eingriffe, die mit einem größeren Blutverlust (> 10 % Transfusionswahrscheinlichkeit) einhergehen können. In solchen Fällen ist es wichtig, bei fixem OP-Termin sofort einen Besuch beim Hausarzt (Laborkontrolle, ob eine Blutarmut vorliegt) oder in der Anästhesie-Ambulanz zu vereinbaren. Orale oder intravenöse Eisentherapie sowie die Gabe von Vitamin B12 und Folsäure kann unter Umständen, je nach Laborbefunden, erforderlich sein.
Im Bereich der Kinderanästhesie wird das Aufklärungsgespräch gemeinsam mit den Eltern und den kleinen Patientinnen und Patienten geführt.
Bitte bringen Sie folgende Unterlagen zu Ihrem Besuch in der Anästhesie-Ambulanz mit:
In der Anästhesie-Ambulanz versuchen wir bereits im Vorfeld, Ihr Risiko rund um den Eingriff individuell einzuschätzen, um Ihre Betreuung vor, während und nach der Operation so optimal wie möglich zu gestalten. Vor der Operation kann dies bedeuten, dass entweder noch bestimmte Untersuchungen durchgeführt oder spezielle Behandlungen zur Verbesserung der Organfunktionen verordnet werden. Für die Betreuung während der Operation versuchen wir stets, die für Sie beste und schonendste Narkoseform zu wählen.
Was gilt es vor der Narkose zu beachten?
Vor einer Operation sind einige Dinge zu beachten:
Was passiert am Tag der Operation?
Sollte es trotz optimaler OP-Vorbereitung oder auch im Notfall einmal notwendig werden, Blut übertragen zu müssen, ist im hausinternen Blutdepot jederzeit ausreichend Blut vorhanden. Auf Grundlage einer hausinternen Blutprodukte-Verbrauchsstatistik wird vor größeren Operationen routinemäßig die Blutgruppe der Patientinnen und Patienten bestimmt und gegebenenfalls die Verträglichkeit mit einer passenden Blutkonserve überprüft (sogenannte Kreuzprobe). Dabei wird streng darauf geachtet, dass auch in allen Untergruppen nur blutgruppengleiches verträgliches Blut verarbeitet wird. Zusätzlich wird leitliniengerecht ein Antikörpersuchtest durchgeführt, um eventuell vorhandene Antikörper, die sich aufgrund vorhergehender Transfusionen gebildet haben können, zu finden. Das Blutdepot bezieht seine Produkte vom Bayerischen Roten Kreuz München, mit dem ein enger Kontakt gepflegt wird. Die Leitung des immunhämatologischen Labors der Schön Klinik Vogtareuth liegt in anästhesiologischer Hand. Der sensible Umgang mit der Ressource Blut spielt in der Abteilung für Anästhesie und Intensivmedizin eine sehr wichtige Rolle.
Auf unserer mit 14 Behandlungsplätzen (ausschließlich Einzelzimmer) ausgestatteten Intensivstation versorgen wir pro Jahr 1.000 bis 1.500 Patientinnen und Patienten nach größeren und/oder komplexen Operationen oder mit schweren, akuten Erkrankungen oder Verletzungen. Den größten Teil nehmen dabei neurochirurgische und herzchirurgische Erkrankungen und Operationen ein. Es werden Menschen sämtlicher Altersstufen betreut, auch viele kleine Kinder bis unter einem Jahr sind darunter. Dabei kommen alle modernen Verfahren der intensivmedizinischen Diagnostik und Therapie zur Anwendung, bis hin zu extrakorporalem Nieren-, Herz- oder Lungenersatz. Besonderes Augenmerk liegt neben der wissenschaftlich ausgerichteten, hochmodernen Intensivmedizin dabei auf einer menschlichen Zuwendung, die auf die Ängste der Patientinnen und Patienten vor einer „kalten, unmenschlichen Apparatemedizin“ eingeht. Nicht nur die Therapie von Organinsuffizienzen, sondern auch die Wiederherstellung einer stabilen psychischen Verfassung sowie der möglichen Verwirklichung individueller Lebensziele und größtmöglicher Autonomie nach Überstehen der akuten, schweren Erkrankung liegt im Fokus unserer Aufmerksamkeit. Hierzu arbeiten wir eng mit den Teams der psychosozialen Dienste, der Seelsorge, der Physiotherapie und der Logopädie zusammen.
Unser Pflegeteam besteht ganz überwiegend aus langjährigen, sehr erfahrenen Pflegekräften mit einem überdurchschnittlich hohen Anteil an Mitarbeitenden mit abgeschlossener Fachweiterbildung in Anästhesie- und Intensivpflege. Auch im Ärzteteam haben wir einen sehr hohen Anteil an Kolleginnen und Kollegen mit abgeschlossener Facharztweiterbildung und Zusatzbezeichnung Intensivmedizin. Wir legen größten Wert auf die Einbindung der Angehörigen. Vor allem für unsere kleinsten Patientinnen und Patienten schaffen wir, soweit es geht, umfangreiche Möglichkeiten zur Begleitung durch Eltern und/oder Großeltern.
Auf der Intensivstation achten wir sehr auf einen gezielten Einsatz von Antibiotika (Antibiotic-Stewardship-Programm). Dazu gehören tägliche Antibiotikavisiten mit Prüfung der Indikation, die Erfassung und Bewertung von Antibiotikaverbrauchsdaten, die Zusammenarbeit mit dem mikrobiologischen Labor und den internen/externen Hygienikerinnen und Hygienikern sowie Mikrobiologinnen und Mikrobiologen und ein standardisiertes Vorgehen bei bestimmten Infektionserkrankungen.
Die Überwachung (Surveillance) beinhaltet die Erfassung aller Infektionen und die Eingabe in das Infektionsmanagement, die jährliche Vorstellung der Daten sowie eine regelmäßige Diskussion der Antibiotikaverbrauchsdaten. Der Händedesinfektionsmittelverbrauch ist ein wichtiges Maß für die hygienischen Maßnahmen: Seit Jahren liegt der Verbrauch über dem geforderten Mindestmaß. Dies zeigt sehr gut, welchen Stellenwert die wichtigste Maßnahme der Basishygiene auf der Intensivstation für uns hat.
Es besteht eine Weiterbildungsbefugnis für das Jahr im Rahmen der Facharztweiterbildung sowie das zusätzliche Jahr für die Zusatzweiterbildung Intensivmedizin.
Die Behandlung von Schmerzen nach Operationen ist uns in unserer Klinik ein ganz besonderes Anliegen. Warum?
Als Erstes ist es für jede Patientin und jeden Patienten selbstverständlich wichtig, dass Schmerzen ernst genommen sowie individuell und effektiv behandelt werden, auch wenn eine komplette Schmerzfreiheit nicht immer versprochen werden kann.
Darüber hinaus ist wissenschaftlich eindeutig erwiesen, dass nur eine fundierte postoperative Schmerztherapie eine gezielte Rehabilitation ermöglicht, den Operationserfolg damit maßgeblich unterstützt und vor allem auch einer Schmerz-Chronifizierung entgegenwirkt.
Ein interdisziplinäres, speziell geschultes Behandlungsteam aus Ärztinnen und Ärzten, Pflegepersonal und Therapeutinnen und Therapeuten widmet sich diesen Aufgaben und führt die schon während der Narkose begonnenen Maßnahmen individuell und effektiv kombiniert fort. Zur Verfügung stehen hierzu verschiedene Medikamentengruppen, kathetergestützte Nervenblockaden und physikalisch-physiotherapeutische Verfahren.
Damit Sie sich bestmöglich auf einen operativen Eingriff in unserer Klinik vorbereiten können, finden Sie unter folgenden Links
verschiedene Aufklärungsvideos der Anästhesie. Die Videos sollen das Narkosegespräch nicht ersetzen, sondern Ihnen die Möglichkeit geben, sich darauf vorzubereiten, bei Bedarf konkrete Rückfragen
zu stellen und das Besprochene in Erinnerung zu rufen. Zudem können sie das Narkosegespräch beschleunigen.
Unserem Fachzentrum liegt die postoperative Schmerztherapie unserer Patientinnen und Patienten besonders am Herzen. Aus diesem Grund engagieren wir uns beim QUIPS-Projekt (Qualitätsverbesserung in der postoperativen Schmerztherapie), dem weltweit größten Netzwerk von Akutschmerz-Medizinern. Zum Wohl unserer Patientinnen und Patienten können wir uns so mit anderen Kliniken messen und unsere Leistung kontinuierlich verbessern.
Facharzt für Anästhesiologie, Zusatzbezeichnung Intensivmedizin, Diplomate of the European Society of Anaesthesiology and Intensive Care (DESAIC), Fachkunde Rettungsdienst
Stellvertretender Chefarzt - Fachzentrum für Anästhesie und Intensivmedizin
Leitender Oberarzt - Fachzentrum für Anästhesie und Intensivmedizin
Fachärztin für Anästhesie
Zusatzbezeichnung Spezielle Intensivmedizin
Antibiotic Stewardship Experte
Facharzt für Anästhesie und Intensivmedizin,
Diplomate of the European Society of Anaesthesiology and Intensive Care (DESAIC),
Zertifikat TEE in Anästhesie und Intensivmedizin der DGAI,
Zusatzbezeichnung spezielle anästhesiologische Intensivmedizin,
Zusatzbezeichnung Notfallmedizin
Sie möchten in unsere Sprechstunde kommen? Bitte kontaktieren Sie uns. Sprechstundentermine nach Vereinbarung.
Montag bis Freitag (Eigenambulanz) 09.00 – 15.30 Uhr
Dienstag 13.30 – 15.00 Uhr
Mittwoch und Donnerstag 10.00 – 11.30 Uhr